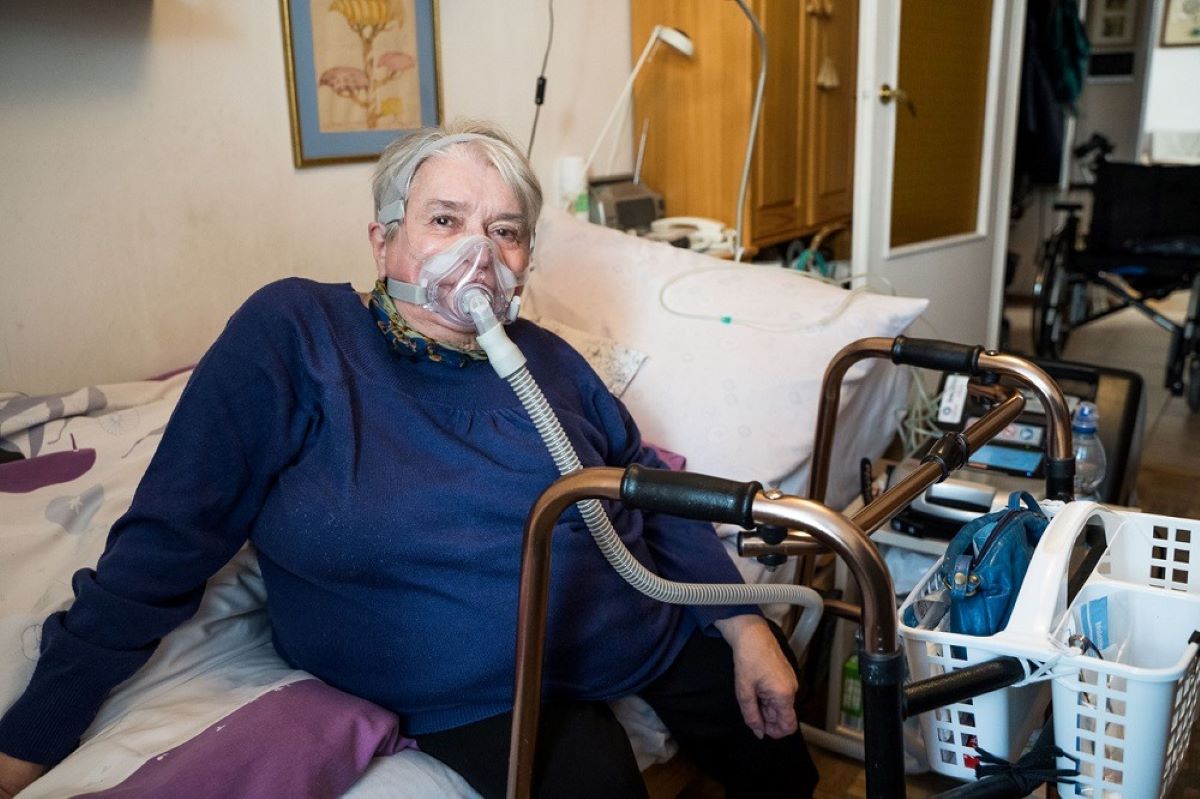
Pacjenci, u których występuje tzw. przewlekła niewydolność oddychania, wymagają przewlekłego wspomagania oddychania za pomocą domowego respiratora. Najczęstszymi przyczynami przewlekłej niewydolności oddychania są: przewlekła obturacyjna choroba płuc (POChP, tzw. rozedma płuc), otyłość, choroby nerwowo-mięśniowe powodujące osłabienie mięśni oddechowych oraz skrzywienia kręgosłupa i inne choroby powodujące zmniejszenie objętości klatki piersiowej. U większości pacjentów stosuje się tak zwaną nieinwazyjną wentylację, która polega na tym, że pacjent zakłada na twarz specjalną maskę na kilka-kilkanaście godzin na dobę i przez nią oddycha.
Pacjenci wymagający tego leczenia są zaopatrywani w respiratory domowe oraz pozostają pod opieką specjalistycznych zespołów medycznych w ramach procedury: „Opieka długoterminowa dla chorych wentylowanych mechanicznie w warunkach domowych”, która jest refundowana przez NFZ. Obecne możliwości techniczne pozwalają na zdalne monitorowanie pracy respiratorów domowych, co nazywamy telemonitoringiem.
„To pierwsze badanie tego typu zorientowane na telemedycynę w długoterminowej opiece domowej w Polsce oraz drugie w Europie. W latach 2018-2023 we Francji w ramach programu ETAPES przeprowadzono ministerialny pilotaż telemedycyny w różnych obszarach terapeutycznych, w tym w obszarze chorób układu oddechowego. Był on dla nas inspiracją do przeprowadzenia podobnego badania w Polsce – powiedziała Katarzyna Masłowska, koordynator badania oraz dyrektor ds. marketingu i public affairs z firmy VitalAire, sponsora projektu. – Cieszymy się, że mogliśmy przeprowadzić badanie w ramach platformy Warsaw Health Innovation Hub, której celem jest wspieranie innowacyjnych rozwiązań w zakresie ochrony. Dziękujemy także Agencji Badań Medyczny za objęcie naszego projektu patronatem honorowym”.
Cele badania
Celem badania była ocena wpływu telemonitoringu na jakość NIV w zakresie:
– compliance (przestrzegania zaleceń odnośnie czasu stosowania terapii),
– wielkości przecieków niezamierzonych,
– obecności zdarzeń oddechowych podczas snu (bezdechy, spłycenia oddechu na podstawie wskaźnika AHI).
W badaniu przeanalizowano także wpływ wprowadzenia telemonitoringu na stan kliniczny pacjenta i jakość życia, a także oceniono czas pracy personelu zaangażowanego w zdalny nadzór nad NIV, oszacowano koszty prowadzenia systemowego telemonitoringu oraz przeprowadzono subiektywną ocenę teleopieki przez pacjenta i jego rodzinę.
Wyniki badania
„U pacjentów zaobserwowano poprawę parametrów jakości wentylacji takich, jak compliance oraz AHI (spłycenia oddechów oraz bezdechy senne) na przestrzeni okresu obserwacji oraz w porównaniu z okresem sprzed rozpoczęcia telemonitoringu. Statystycznie istotnie wzrósł czas stosowania wentylacji w porównaniu z pierwszym miesiącem obserwacji. Wzrósł również odsetek pacjentów przestrzegających zalecany czas stosowania terapii z 80% do 84% na przestrzeni okresu obserwacji. Średni czas stosowania NIV przed rozpoczęciem teleopieki wynosił 8.31 h. Po rozpoczęciu telemonitoringu czas ten wzrósł istotnie w każdym miesiącu, osiągając średnio 8.78 h w szóstym miesiącu” – podkreślał dr Jacek Nasiłowski, główny badacz z Kliniki Chorób Wewnętrznych, Pneumonologii i Alergologii Warszawskiego Uniwersytetu Medycznego.
Telemonitoring pozwala na zdalne (online), regularne śledzenie pracy respiratora. Dzięki temu lekarz czy pielęgniarka opiekująca się pacjentem na bieżąco ma możliwość kontroli, czy pacjent stosuje respirator odpowiednią ilość czasu, czy prawidłowo zakłada maskę, nie występują bezdechy, czy objętości oddechowe i częstość oddechów jest prawidłowa.
Stan kliniczny pacjentów, mierzony parametrami charakteryzującymi wymianę gazową, uległ poprawie. Zmniejszyło się ciśnienie parcjalne dwutlenku węgla (pCO2) oraz zwiększyło się ciśnienie parcjalne tlenu (pO2).
Ocena jakości życia pacjenta badana kwestionariuszem SRI poprawiła się istotnie na przestrzeni okresu obserwacji.
„Znacząca większość pacjentów i ich rodzin pozytywnie oceniła teleopiekę. 72% pacjentów uznało, że stałe monitorowanie pracy respiratora dawało im poczucie bezpieczeństwa, a 2/3 obserwowanych chorych chciałoby, aby telemonitoring ich terapii był stale prowadzony. To oznacza, że jest potrzebny i podnosi jakość życia pacjentów” – podkreślał dr Jacek Nasiłowski.

Wnioski z badania a realizacja świadczenia domowej wentylacji mechanicznej
Liczba pacjentów wentylowanych mechanicznie w Polsce na 100 tysięcy mieszkańców wynosiła w 2019 roku 23 pacjentów („Rozwój domowej wentylacji mechanicznej w Polsce w latach 2009-2019 na podstawie danych z Narodowego Funduszu Zdrowia”, Małgorzata Czajkowska-Malinowska, Kinga Bartolik, Jacek Nasiłowski, Aleksander Kania), podczas gdy w innych krajach była znacznie wyższa – Francja – 113, Włochy – 99, Niemcy – 97, Hiszpania – 91 Portugalia – 80. Świadczenie domowej wentylacji mechanicznej nie przechodziło zasadniczych zmian od momentu powstania. Mając na uwadze:
– bardzo ograniczone zasoby personelu medycznego, w szczególności lekarzy specjalistów chorób płuc oraz anestezjologii i intensywnej terapii
– rosnącą grupę chorych na POChP oraz osób otyłych, które stanowią większość w grupie pacjentów wentylowanych nieinwazyjnie,
– dostęp do nowych technologii oraz
– wyzwania finansowe systemu zdrowia,
świadczenie domowej wentylacji mechanicznej wymaga unowocześnienia. Zmodernizowana ścieżka leczenia mogłaby zostać oparta o mierniki jakości oraz wartości istotne dla pacjenta.
Wykorzystanie technologii telemonitoringu pozwoliłoby na pozyskanie danych umożliwiających ocenę jakości usług, monitorowanie stanu klinicznego pacjenta na co dzień, a także optymalizację ilości wizyt domowych oraz ich adaptację w zależności od stanu i sytuacji chorego.
Badanie objęło 152 chorych, którzy byli monitorowani przez 6 miesięcy:
– 51% mężczyzn, 49 % kobiet
– średni wiek 64,5 lat (28-92)
– BMI 31+/-9
– 22 pacjentów (14%) nie ukończyło badania
– 51% – choroby obturacyjne płuc, 18% – zespół hipowentylacji otyłych, 17% – choroby restrykcyjne płuc, – 14% – choroby nerwowo-mięśniowe, 1% – inne
Badanie w liczbach:
– 457 dni – czas trwania badania:10 październik 2022 – 9 luty 2024
– 9 badaczy (2 anestezjologów, 7 pulmonologów)
– 5 pielęgniarek w Centrum Telemonitoringu
– 130 pacjentów ‘per protocol’, 152 zrekrutowanych pacjentów
– 221 godzin – całkowity łączny czas pracy personelu TM
– 1406 przeanalizowanych alertów w populacji ‘per protocol’
– średnio 10.82 alertów na 1 pacjenta przez cały 6-miesięczny okres prowadzenia TM.
Badanie zaprojektowali i przeprowadzili naukowcy z Warszawskiego Uniwersytetu Medycznego, Śląskiego Uniwersytetu Medycznego i Collegium Medicum Uniwersytetu Jagiellońskiego:
1. Jacek Nasiłowski, Klinika Chorób Wewnętrznych, Pneumonologii i Alergologii, Warszawski Uniwersytet Medyczny
2. Agnieszka Kaczmarska, VitalAire Poland
3. Dorota Kaczmarska, VitalAire Poland
4. Szymon Skoczyński, Katedra i Klinika Chorób Płuc i Gruźlicy, Wydział Nauk Medycznych w Zabrzu, Śląski Uniwersytet Medyczny
5. Przemysław Bieleń, VitalAire Poland
6. Katarzyna Przybyłowska, VitalAire Poland
7. Katarzyna Mycroft, Klinika Chorób Wewnętrznych, Pneumonologii i Alergologii, Warszawski Uniwersytet Medyczny
8. Piotr Jankowski, VitalAire Poland
9. Aleksander Kania, Uniwersytet Jagielloński Collegium Medicum, II Katedra Chorób Wewnętrznych, Klinika Pulmonologii
Szymon Białka, Katedra Anestezjologii i Intensywnej Terapii, Wydział Nauk Medycznych w Zabrzu, Śląski Uniwersytet Medyczny w Katowicach
Źródło informacji: VitalAire Polska